しびれに代表される末梢神経障害にも鑑別は当然必要であり、鍼や灸、マッサージの治療方法の決定にも影響する。
今回は、末梢神経障害の鑑別について記載された報告をまとめた。
Differential diagnosis and operative indication of peripheral nerve entrapment neuropathy and future perspective.
Jpn J Neurosurg (Tokyo). 2018; 27(4): 300-306.
末梢神経障害の鑑別診断と手術適応・将来展望
末梢神経が障害されやすい部位をまずは知っておく。
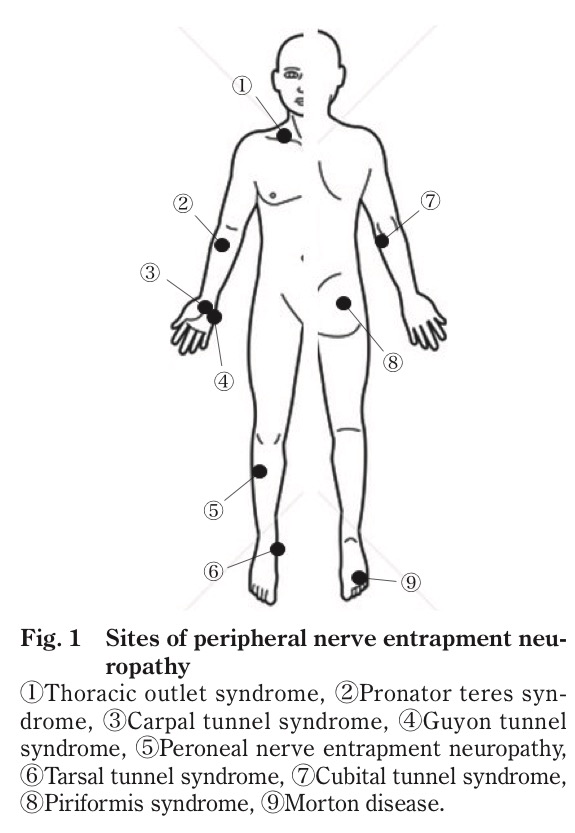
①胸郭出口症候群(腕神経叢絞扼障害)
②回内筋症候群(正中神経絞扼障害)
③手根管症候群(正中神経絞扼障害)
④ギオン管症候群(尺骨神経絞扼障害)
⑤腓骨神経絞扼障害
⑥足根管症候群(脛骨神経絞扼障害)
⑦肘部管症候群(尺骨神経絞扼障害)
⑧梨状筋症候群(坐骨神経絞扼障害)
⑨モートン病
*本文の図には記載されていないが、この他にも、橈骨神経障害(後骨間神経麻痺など)、外側大腿皮神経障害、上臀皮神経障害、閉鎖孔ヘルニアなども押さえておきたい。
これらの末梢神経障害で発生率が高いのは、手根管症候群で、毎年1~3人/1000人が発生。有病率は3.7~14.4%とややばらつきが大きい。
女性の方が発生頻度が高い。
肘部管症候群は、24.7人/10万人とされ、絞扼性末梢神経障害では第2位の頻度だが、実際はもっと頻度は高いことが示唆されている。
女性に多いとされているが、50歳以下に限定すると男性の方が多いという報告もある。
理由は不明だが、左上肢に多い傾向があるようだ。
発生率調査の多くは、胸郭出口症候群の頻度は低いとする報告があるものの、鍼灸院では疑いのある患者は結構いると思う。
下肢の絞扼性障害は頻度が不明とされているが、鍼灸院には上肢と同じぐらい下肢のしびれを訴える患者さんは来ている印象がある。
特に腓骨神経絞扼障害が多いが、頻度は明らかではない。
これらの絞扼障害のメカニズムは、大きく3パターンに分かれる
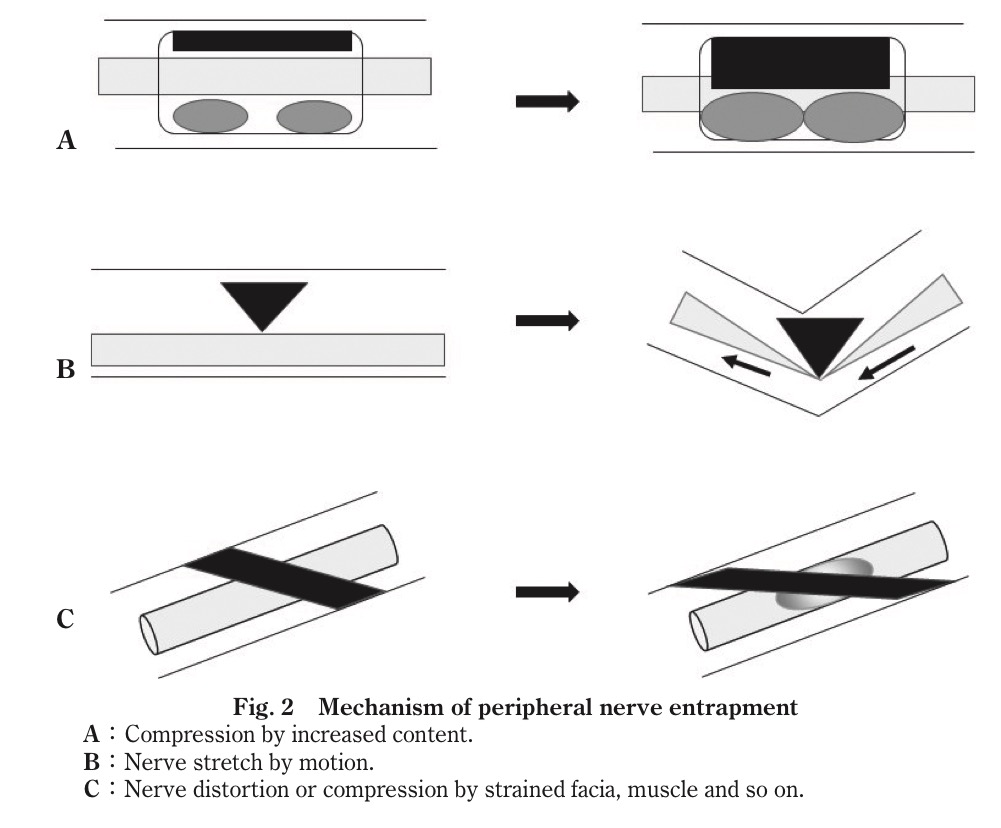
1)神経が入り込んでいる部位の空間の圧力が上昇(何らかの理由で隙間がなくなり、神経圧迫)→手根管症候群
2)関節運動に伴う神経の牽引力が生じる→肘部管症候群など
3)腱などが緊張し、神経圧迫・ねじれをきたす→腓骨神経絞扼障害
これらのメカニズムを頭に入れながら、どうすれば絞扼が解放できるかをイメージしておくと治療に臨みやすい。
ここまでは、患者さんを診る前の基本的に押さえておきたいポイントだが、
次からは、実際に患者さんが来られたらどのように鑑別していくかの話になる。
手のしびれを訴える
1~3指を中心にしたしびれ
頻度では、手根管症候群が本命・対抗馬として頚椎症・次席で回内筋症候群といった感じだろうか?
まずは、ring finger splittingを確認する→鍼灸師的には「満月の押手」の方が分かりやすいかもしれない。これが「半月の押手」になると手根管症候群の可能性が上がる。
頚椎症との鑑別のため、第4指の橈側と尺側の感覚に違いを確認する。→同時に前腕にも感覚異常がないかを確認(手根管症候群では、前腕に異常はほとんどない)
頚椎症の場合、C4/5・C5/6レベルが考えられる(その場合、筋力テストや腱反射をみること)
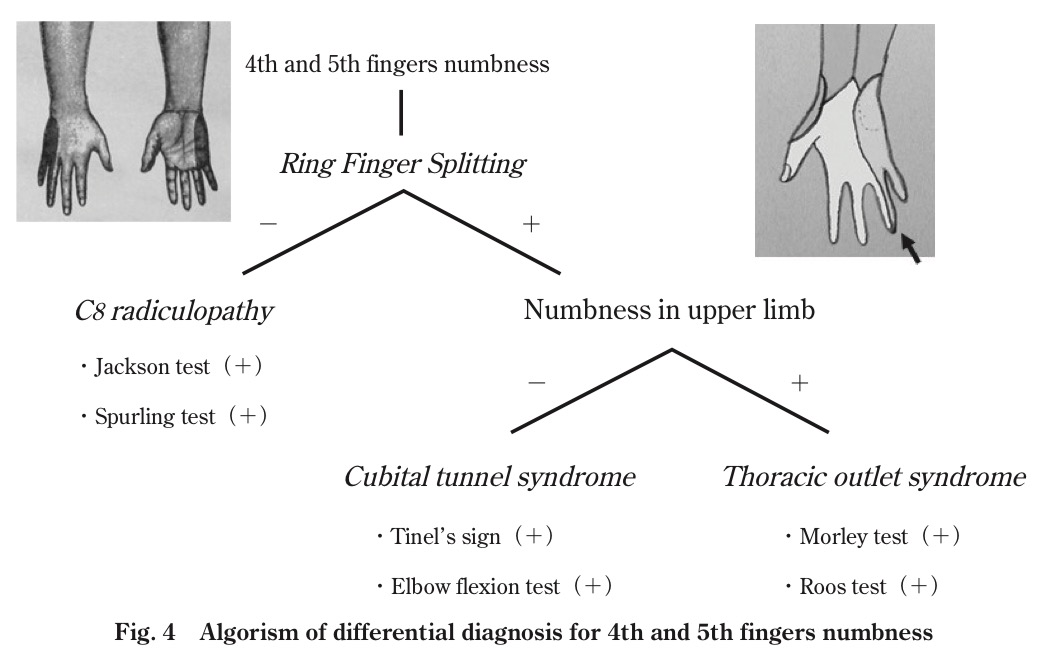
第4~5指のしびれ
第8神経根症、肘部管症候群、胸郭出口症候群が挙げられる。頻度では肘部管症候群だが、実際の現場では印象は異なるので、参考程度
C6/7脊髄症でも初発は小指のしびれを訴えることがある。
先ほどの「押手」を行い、「満月」で、Jacksonやスパーリングが陽性ならばC8神経根症の可能性が上がる。
「押手が半月」で上腕・前腕のしびれや痛みがある場合、胸郭出口症候群を考える。
肘関節の運動でしびれが出現するのであれば、肘部管症候群の可能性が上がる。
この他、下肢のしびれについても記載があるが、長くなったのでここらへんでやめておきます。