仙腸関節の痛みについて
本日は、仙腸関節痛に関する二次文献から。
村上栄一.仙腸関節由来の腰痛.日本腰痛会誌.2007;13(1):40-47.
仙腸関節由来の痛みは、20世紀初頭にGoldthwaitらが提唱した。
Goldthwait JE, et al. A consideration of the pelvic articulations from an anatomical pathological and clinical standpoint. Boston Med Surg J. 1905; 152: 593-601.
共同著者にOsgoodってあるけど、オスグット病の人?
その後、Mixterらにより、椎間板ヘルニアの概念が提唱され、仙腸関節は注目が減った。その理由の1つとして、仙腸関節の機能障害に伴う痛みはあっても、Xp、MRI、CT画像で抽出されにくいことが要因の1つと推測されている。
仙腸関節は、小さいが可動関節で、臥位を除く姿勢では常に上体の重みを担っている。
さらに関節包や関節後方の靭帯には知覚神経終末が分布され、痛みの発痛源となる。
こうした痛みの発現機序には、
前述した骨間仙腸靭帯・後仙腸靭帯での結合による可動域の小さいこと。関節面と荷重線が垂直方向にため、剪断力が生じやすいこと。
そのため、中腰での作業や反復性の作業での負荷が骨盤周囲の筋の協調運動を破綻させる。その結果、運動制限などの機能障害を伴う痛みが起こる。
仙腸関節由来の痛みの頻度は、3.5~30%と幅がある。
この報告の著者の調査結果では75歳以下の腰痛患者504例中54例(10.7%)が仙腸関節由来の腰痛で、男女比は約1:2で女性にやや多い。
年齢は、30代と70代に特に多い傾向にある。

疼痛域の所見
疼痛を自覚する範囲は、仙腸関節裂隙の外縁部(上後腸骨棘から頭・尾・外側に帯状に広がる領域)が多い。
100例を検討した報告では、仙腸関節裂隙外縁部・鼡径部痛・大腿外側部から下肢にかけたデルマトームと一致しない痺れや痛みが多かった。ときに坐骨結節部の痛み、L4/5、L5/S1棘突起間部痛もあった。

仙腸関節由来の痛みの範囲は広く、絞り込みにくい。
そこで、指1本で範囲を示す(one-finger test)ように指示すると、自覚する疼痛域に近い範囲になる。

圧痛点
上後腸骨棘(PSIS)、PSIS下方・内側、仙結節靭帯、腸骨筋部の圧痛例が多い。
腸骨筋部は上前腸骨棘を母指で確認し、その内上方で腸骨方向に向けて奥を探ると触知できる。この部の圧痛は特異度が高い。

疼痛誘発テスト
Newtonテスト・Newtonテスト変法~Newtonテストは仙骨中央に圧迫を加え疼痛誘発。変法は患側の仙腸関節部に圧迫を加える。

この他、Gaenslen(ゲンスレン)テスト
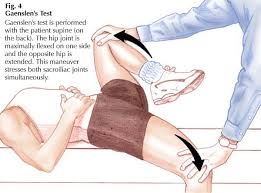
パトリックテスト

がある。
上記3つのテストを仙腸関節痛患者に行い、
Newtonテスト変法86%、ゲンスレンテスト77%、パトリックテスト68%で陽性だった。
SLRテストでは、下肢放散例は少ない。仙腸関節から大腿後面の痛みが起こる。
仙腸関節ブロックで痛みが70%以上軽快する例を仙腸関節由来の痛みとする。

患者をベッドの端に手をついてもらい、立位・軽度前屈位の姿勢。PSISと棘突起に術者の示指・中指を置いて位置を確認し、PSISの約1横指内側かつ約1横指頭側から約30~45°の角度で腸骨内側縁の奥を狙って、尾側かつ外側に向けて刺入する。
骨盤ゴムベルト~腸骨稜より下方に骨盤ベルトを装着(強固な奴ではなくていい)

この他、AKA・真向法(体操)・手術などが挙げられている。
仙腸関節由来の痛みは、意外と忘れやすいので、注意しながらみる。とします。