今回は、慢性閉塞性肺疾患(COPD)の質問票と身体所見について調べてみた。
COPDは、NICE studyにおける有病率調査では、8.6%とされ、40歳以上の日本人のうち、約530万人が罹患していると推定された(Respirology.2004;9:458-65.)。だが、実際にCOPDの治療を病院で受けているのは約26万人で、大部分の人が、自分がCOPDと気付いていない、もしくは診断されていないという現状にある。
つまり、こうした患者さんが鍼灸院に来る可能性は十分にあるということだ。
そこで、疑わしい場合におけるスクリーニングを行う必要があるが、その精度についても知らなくてはいけない。
まずは、COPDのスクリーニングについて、日本の研究を中心に集めた。
Validation of a COPD screening questionnaire and establishment of diagnostic cut-points in a japanese general population: the hisayama study. Allergol Int.2015 Jan;64(1):49-53.
健康診断におけるCOPD質問票の有用性の検討. 日呼吸会誌,2008;46(9):693-8.
Development of a self-scored persistent airflow obstruction screening questionnaire in a general japanese population: the hisayama study. Int J Chron Obstruct Pulmon Dis.2017 May 15;12:1469-81.
の3つの報告をもとに、一覧にしてみた。
それぞれの質問票↓
COPD-PS
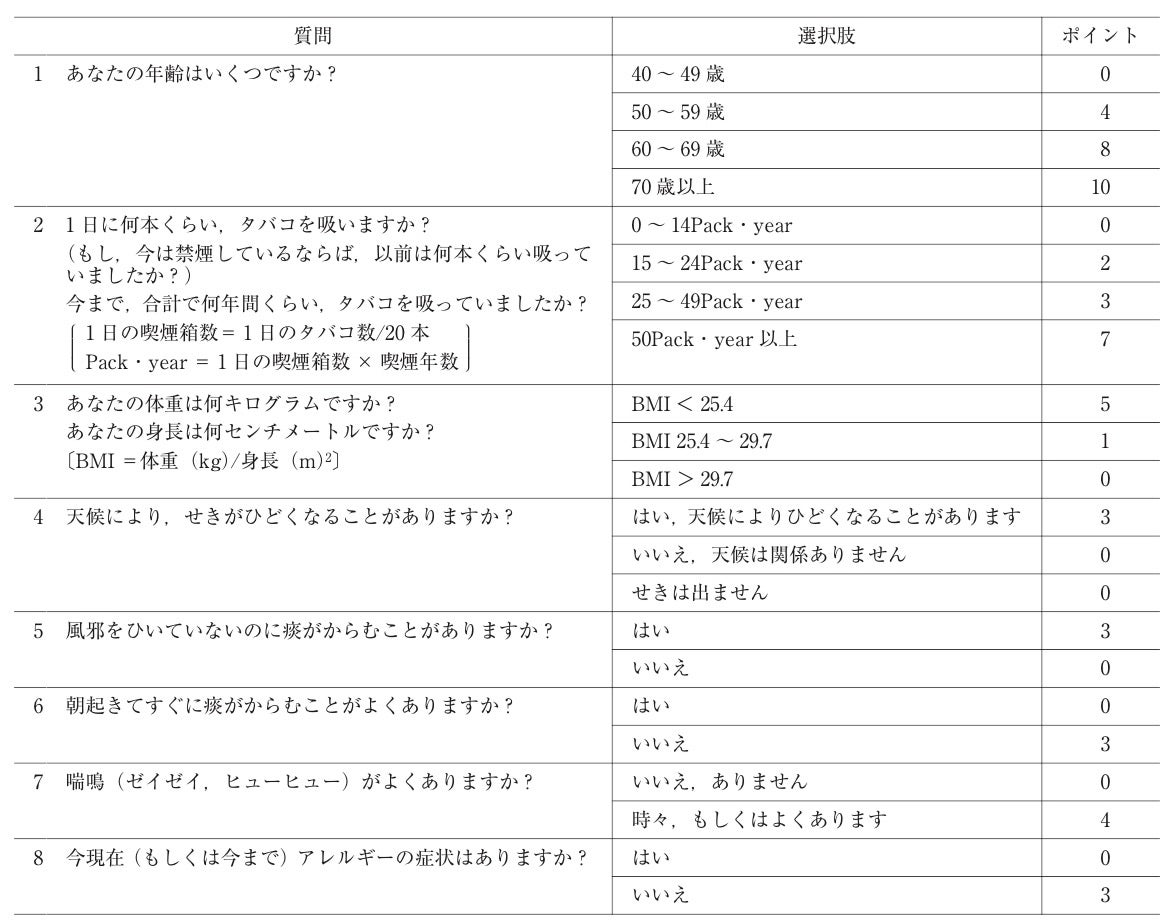
COPD質問票(IPAG)
COPD-Q
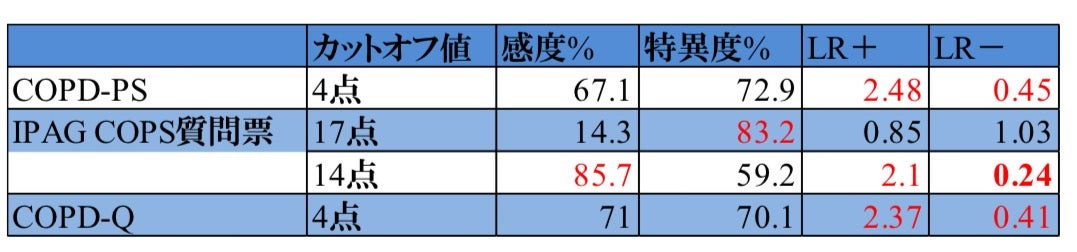
鍼灸院の患者層と比較的近く、スクリーニング精度が高いのはIPAGのCOPD質問票になりそうだ。
このスクリーニングで陰性であった場合、COPDの可能性はどれくらいになるか?
事前確率を、NICE Studyから8.6%とした場合、LR-0.24なので、
事後確率は1.5%ぐらいになる。
事後確率は、どこまで下げるべきか?という問題はあるが、疑わしければ、スクリーニングで否定をしておく。これが大切。
では、誰を疑うのか?
条件1) 40歳以上の喫煙歴のある方
条件2) 息切れ(労作時)、慢性の咳や痰がある方
のどちらかが当てはまる方はスクリーニングで最初はいいと思う。
とはいえ、忙しいから質問票なんかできないと言う鍼灸師もいるだろう。また、事後確率が1.5%では安心できないという人もいるだろう。
ならば、身体所見はどうだろうか?
Global initiative for chronic obstructive lung disease (GOLD)とは、世界保健機関(WHO)とアメリカの研究所の共同でCOPDについて研究報告を行っている。このGOLD2018も発表されており、その中では身体所見はCOPDの確定も除外もできないとされている。
しかし私は、使い方次第だと思っている。
Physical daignosis of chronic obstructive pulmonary disease.Inter Med. DOI:10.2169/internalmedicine.46.0455.より
COPDに関する身体所見の説明やバイタルサインのことについて説明してある。
診断特性については、触れてはいないが参考となった報告だ。
特に、early inspiratory cracklesは面白かった。聴診器はこんな使い方もするのかと思った。
マッチテストは、鍼灸院でも応用すれば使いやすい方法だと思う(酸素吸入している患者さんに火器は厳禁なので、当然使えない)。
マッチテストではないが、呼吸機能を調べる方法として、single-breath-count test(SBCT、文献によってはSBCもある)というものがある。
これは一息吐くときに、数を数えてもらい、どこまで言えるか?を調べることで、スパイロメトリーによる呼吸機能検査と似た判定能力が期待できる方法だ。(正確には、1秒間に2ずつ言わせる)
呼吸機能検査の数値とSBCTの相関を調べた報告がいくつかある。
Single-breath counting test: a pilot study of a novel technique for measuring pulmonary function in children.
Am J Emerg Med.2011 Jan;29(1):33-6.
小児の肺機能を測定する予備的研究
Single breath counting for the evaluation of pediatric respiratory function: derivation of a "normogram".
Inter Emerg Med.2016 Mar;11(2):225-8. (上記研究の続編、abstractのみ)
小児呼吸機能評価
Single breath counting in the assessment of pulmonary function.
Ann Emerg Med.1994 Aug;24(2):256-9. (Abstractのみ)
肺機能評価におけるSBT
Correlation of single-breath count test and neck flexor muscle strength with spirometry in myasthenia gravis.
Muscle Nerve.2016 Jan;53(1):134-6.
重症筋無力症におけるSBCと頚屈筋筋力と肺活量測定との相関
Single-breath-count test: an important adjunct in the triaging of patients in mass-casualty incident due to botulism.
Prehosp Disaster Med.2010 Mar-Jun;25(3):219-22.
ボツリヌス毒素中毒による患者のトリアージにおける補助検査としてのSBCT
Improving clinical outcomes and quality of life with massage thrapy in youth and young adults with cystic fibrosis: a pilot study.
Int J Ther Massage Bodywork.2019 Mar 4;12(1):4-15.
嚢胞性線維症の若年および若年成人におけるマッサージによる臨床改善:予備的研究
(これでは、1秒間に1ずつ言わせているため、結果が他の報告とは異なる)
これらの報告では、肺活量(FVC)や一秒率(FEV1)、ピークフロー値(PEF)などとSBCTには相関があるとしている(相関係数は0.5~0.7の範囲にある)。
おおよそFVCの目安を3000ccを正常下限値とした場合(男女差や個人差など当然あるが)、SBCT25あたりになる。
ここら辺を目安にして、これより低ければ病院で呼吸機能検査を勧めてもいいかもしれない。
しかし、参考文献のタイトルをみても分かるように、COPDでの報告ではない。
対象が小児であったりもしているため、SBCTの回数には基準がまだない。
何よりも、英語と日本語との発音が違いをもたらすかもしれない。
自分で何回か試して、基準を作っておくといいかもしれない。
COPDは、隠れCOPDとも言える患者さんが鍼灸院にも来る可能性がある。
そのため、条件を満たす患者さんにはもれなく質問票やSBCTを行い、陽性なら呼吸器内科を、陰性なら経過観察を行うといったスクリーニングを鍼灸師も行っていくことが求められるかもしれない。